五十肩的複雜因素
看過萬個肩膀後,我能告訴你:你並不孤單。
許多五十肩患者都問過同樣的問題──「打針、吃藥、復健、熱敷都做了,為什麼還是沒好?」
以下解析常見「治療都有做,五十肩沒好」的原因。
1. 病情差異大,沒有通盤考量?
五十肩的成因極為多樣,除了典型的關節囊沾黏外,常合併旋轉肌腱撕裂、鈣化、軟骨磨損或肩胛骨發力不均等。
若只針對單一問題治療,效果往往有限。
因此診間常花費時間去詳盡檢查「五十肩的問題」與「不是五十肩的問題」,往往花費至少30分鐘或是更多。
唯有把所有問題都找出來一一解析,患者的五十肩才能達到預期的效果。
如果您被告知是五十肩,卻一直沒有好,不坊問問,還有沒有「其他問題」?
2. 五十肩沒有按照病程分類做個人化治療
許多人不知道的是,五十肩具有「三階段」特性,而治療也需要根據每個階段個人化治療:
疼痛期:發炎加劇,夜痛明顯;
冰凍期:疼痛減輕但肩膀活動最受限;
解凍期:活動逐步恢復但需時間與訓練。
整個病程可能長達半年到兩年。有人幾個月就好,有人要拖上幾年;差別在於嚴重度與治療積極度。若不及時處理,中度患者也可能惡化成頑固型。
舉例來說:
疼痛期可能需要消炎、復健與維持活動;
冰凍期因為關節受限嚴重可以考慮,關節囊擴張術搭配物理治療與運動訓練;
而更嚴重的冰凍期或是頑固型五十肩,可以考慮手術甚至改良式的受動術;
熱敷、電療、打針、運動其實都正確,但沒有按照不同階段介入,成效幾乎不彰。
因此,分清楚在哪個階段,才能得到正確的介入。
3. 肩關節囊慢性發炎
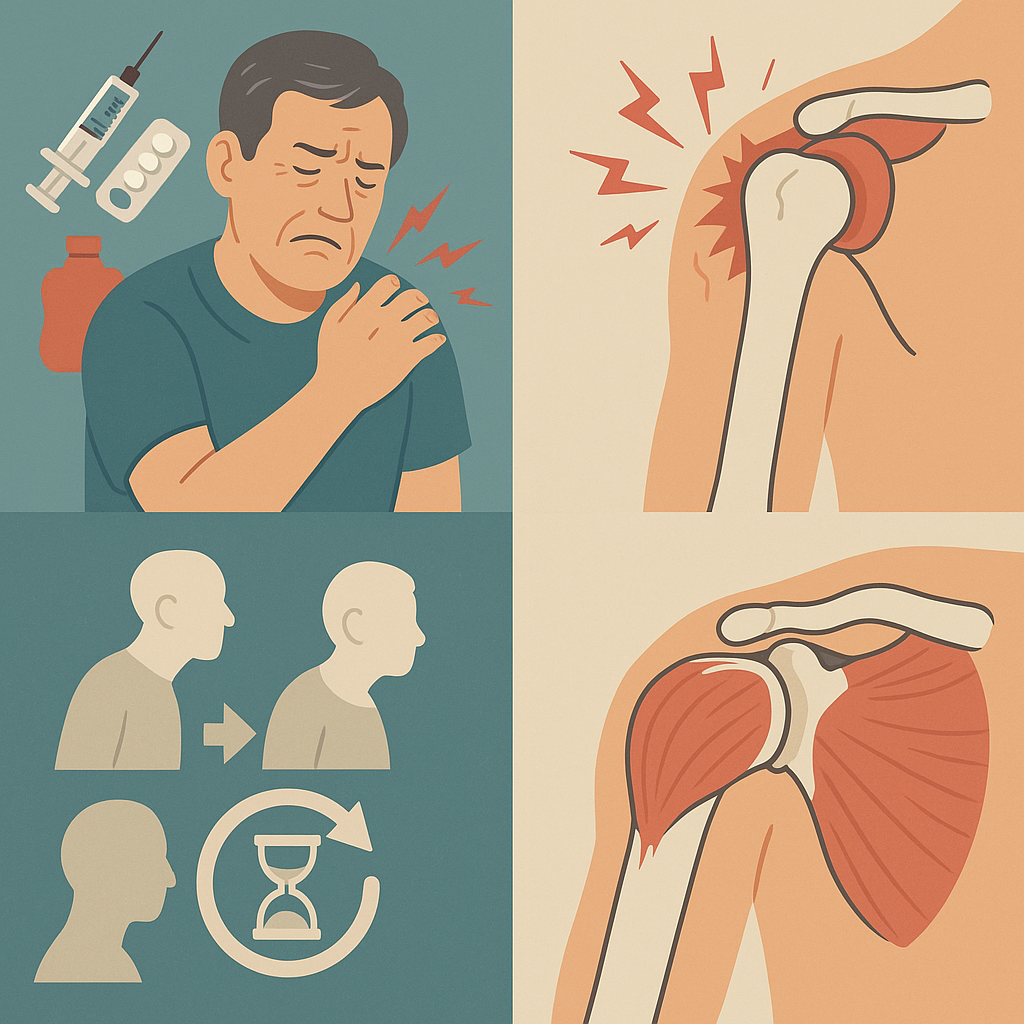
五十肩多源於肩關節囊的長期發炎。關節囊是一層包覆關節的結締組織,發炎久了會肥厚、緊縮,滑液減少、腔隙變窄,使關節「卡住」。
慢性發炎還會讓神經變敏感、疼痛延續。就像傷口不斷結痂又被拉扯,最終變成緊繃的疤痕。久而久之,組織失去彈性、纖維化,導致五十肩「越黏越緊」。
這種慢性發炎可能糖尿病、甲狀腺異常、抽菸、反覆且不正常活動…相關;經過評估若是造成五十肩的因素,需要一起改善。
4. 年齡與荷爾蒙的影響
年齡增長使修復力下降、膠原蛋白流失,每年約減少1%,進入50歲後加速,使關節囊僵硬。
根據美國家庭醫學會資料,五十肩盛行率約2%~5%,女性略高。尤其更年期女性因雌激素驟降,膠原蛋白減少、抗發炎能力下降,更容易出現肩部慢性發炎與沾黏。研究顯示,接受荷爾蒙替代治療的女性發生率約4%,未治療者高達7.7%。
簡言之,老化讓組織修復慢,更年期讓發炎加劇。
5. 活動受限與肌肉失衡
當肩膀長期僵硬不動,關節囊滑液減少、活動範圍縮小至正常的40% 以下,連穿衣、梳頭都困難。肌肉因長期不使用而退化,代償肌群過度出力,造成「肌肉失衡」。
EMG研究指出,五十肩患者抬手時前鋸肌、肩胛下肌活化下降,而上斜方肌、提肩胛肌過度代償,導致肩膀協調性失衡。影像學也顯示,約四成患者有不同程度肌肉萎縮。
因此,治療不僅是鬆開沾黏,更要重建肌力與控制。訓練應包含:
肩胛穩定肌(前鋸肌、下斜方肌)
旋轉肌群(肩胛下肌、棘上肌)
動作再教育(避免聳肩代償)
臨床研究證實,肩胛穩定訓練能顯著提升活動度與生活功能,也有助於預防復發。
因此在五十肩治療時,並不是當下治療完就完成了,務必要根據活動限制與肌肉失衡問題一同改善,才能真正治療五十肩。